
MyCon : The Myopia Control Single Vision Lens / เลนส์ชะลอสายตาสั้นในเด็ก
Dr.Loft O.D., แปลและเรียบเรียง
22 April 2023 ,เผยแพร่
1.Introduction /บทนำ
1.1 Myopia and Social effect /สายตาสั้นและผลกระทบต่อสังคม
สายตาสั้น (myopia) เป็นภาวะความผิดปกติของกระบบการหักเหแสงของดวงตาชนิดหนึ่ง ซึ่งทำให้คนสายตาสั้นที่ไม่ใส่แว่นนั้น สามารถมองใกล้ชัดแต่มองไกลมัว ซึ่งตรงข้ามกับคนที่สายตาปกติ (emmetropia) ที่สามารถมองเห็นได้ชัดเจนทั้งไกลและใกล้
สายตาสั้นมีสาเหตุส่วนหนึ่งเกิดมาจากความโค้งของกระจกตาที่โค้งมากเกินไป (steeper cornea curverture) หรือ เลนส์แก้วตามีกำลังหักเหที่มากเกินไป แต่ส่วนที่เป็นสาเหตุจริงๆที่ทำให้เกิดการเพิ่มขึ้นของสายตาสั้นนั้นเกิดขึ้นมาจาก ความยาวของกระบอกตา (axial lenght) ที่ยาวเพิ่มขึ้นมากเกินไป (โดยกระบอกตาที่ยาวห่างกันเพียง 1 มม. นั้นสามารถทำให้สายตาเปลี่ยนไปถึง 3.00D โดยเฉลี่ย)
ความไม่ชัด (blur vision) เกิดขึ้นจากระยะห่างของจอรับภาพอยู่ไกลเกินไป (เหตุจากกระบอกตาที่ยาวเกินไป) ทำให้โฟกัสที่เกิดขึ้นหลังจากที่มีการหักเหผ่านกระจกตา(cornea)และเลนส์แก้วตา(crystalline lens) แล้วไปไม่ถึงจอประสาทตาแต่ตกก่อนจอประสาทตานั่นเอง
กระบอกตาที่ยาวมากเกินไปนั้นเกิดขึ้นได้จากหลายๆสาเหตุ ซึ่งส่งผลกระทบโดยตรงกับตัวเด็ก ตัวอย่างที่เห็นได้ชัดคือทำให้เกิดการเพิ่มขึ้นของสายตาสั้น(myopia progression) ซึ่งเราจะพูดถึงในรายละเอียดกันในตอนหลัง
โรคสายตาสั้น (myopia) ถือว่าเป็นปัญหาสาธารณสุขที่สำคัญและได้รับการพิสูจน์มาแล้วว่าเป็นสาเหตุหลักของการสูญเสียการมองเห็น (vision loss) และเป็นปัจจัยเสี่ยงต่อโรคตาที่ร้ายแรงอื่นๆตามาอีกด้วย (Flitcroft et al., 2019-ผู้วิจัย)
โรคสายตาสั้นนสามารถรักษาได้ด้วยแว่นตาเลนส์สายตาสั้น(เลนส์เว้า) โดยใช้เลนส์ที่มีกำลังหักเหที่มีกำลังพอดีกับความยาวโฟกัสที่ขาดไป(กำลังของสายตาสั้น) เพ่ิมความยาวโฟกัสโดยรวมให้สามารถชดเชยกับความยาวของกระบอกตาที่ยาวมากเกินแล้วไปชดเชยส่วนที่ขาดให้มันพอดี เกิดเป็นโฟกัสใหม่(ที่อาศัยเลนส์สายตาช่วย)นั้นสามารถโฟกัสบนจอประสาทตาได้พอดี(เสมือนคนสายตาปกติ)
.png)
รูปที่ 1 เป็นรูปที่แสดงถึงลักษณะโฟกัสของแสงของคนสายตาปกติ (a) และคนสายตาสั้น (b) / Illustrations of an emmetropic eye (a) and a myopic eye (b)
Myopic Prevalent : ความชุกของโรคสายตาสั้น
สายตาสั้นเป็นโรคที่เกี่ยวข้องกับความผิดปกติของระบบหักเหแสงของดวงตาที่พบได้บ่อยที่สุด โดยจากการวิจัยเชิงสำรวจล่าสุดพบว่ามีเด็กประมาณ 20% ในสเปน (Alvarez-Peregrina et al., 2021) หรือ เยาวชนไอริช (ดูภาพที่ 2) (Sankaridurg et al., 2021) และ สูงถึงประมาณ 50% ในเยาวชนในจีนและเกือบ 90% ในคนจีนที่อายุมากขึ้น (Sankaridurg et al., 2021)
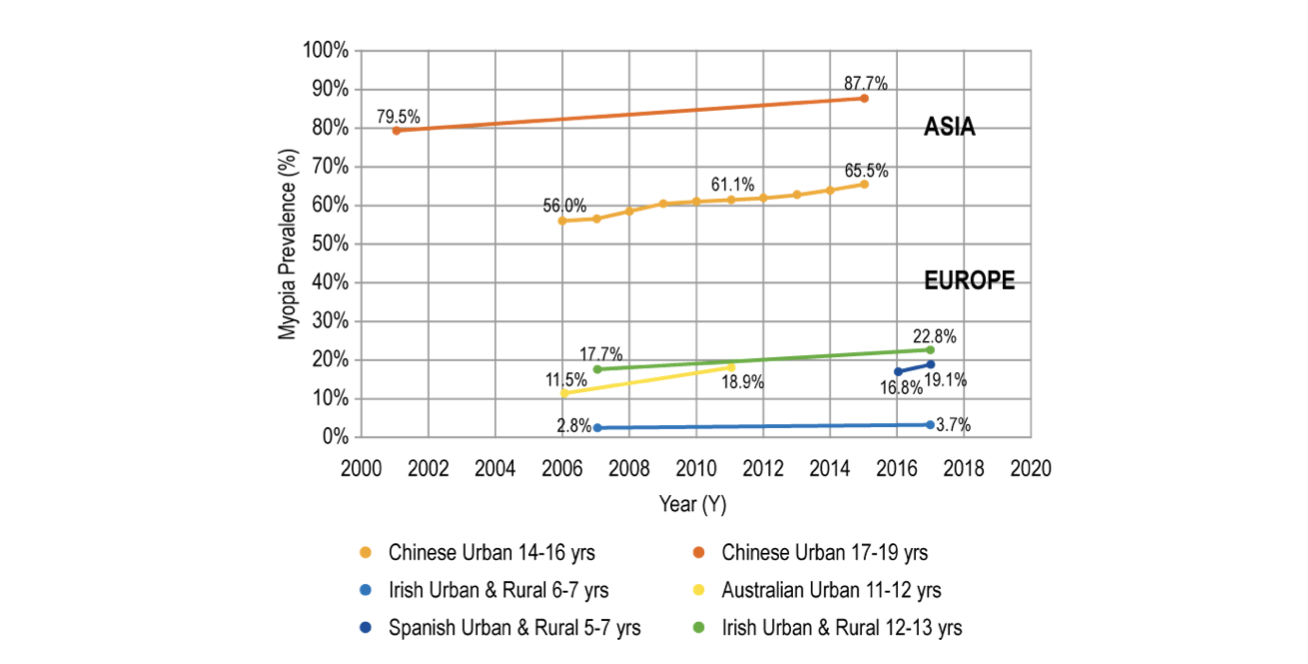
รูปที่ 2 แสดงความชุกของการเพิ่มจำนวนขึ้นของคนสายตาสั้นในช่วง 20 ปีที่ผ่านมา / Myopia prevalence over time (age and region) (adapted from (Sankaridurg et al., 2021))
อัตราการเพิ่มขึ้นของโรคสายตาสั้นนั้นมีการเพิ่มขึ้นอย่างต่อเนื่องทุกปี จากผลการวิจัยมีการทำนายไว้ว่าในปี 2050 จะมีผู้ประชากรโลกกว่า 50% เป็นโรคสายตาสั้น (ดูภาพที่ 3) (Holden et al., 2016-ผู้วิจัย) โดยประมาณ 5 พันล้านคนจะต้องใช้แว่นตาสำหรับการแก้ไขโรคสายตาสั้นในอนาคต ในขณะเดียวกันประมาณ 900 ล้านคนจะเป็นโรคสายตาสั้นมาก (high myopia) และมีความเสี่ยงที่จะต้องเผชิญกับผลกระทบที่เกิดจากโรคสายตาสั้นตามมา(Holden et al., 2016) ด้วยเหตุนี้ องค์การอนามัยโลก (WHO) เห็นว่าโรคสายตาสั้นเป็นปัญหาของระบบสาธารณสุขที่ร้ายแรงและถือว่าเป็นการแพร่ระบาดของโรคสำคัญในศตวรรษที่ 21 (World Health Organization, 2015)

รูปที่ 3 แสดงถึงแนวโน้มเฉลี่ยของความชุกของโรคสายตาสั้นปานกลาง และ สายตาสั้นมาก (สั้นกว่า -5.00) / Estimated trends in the prevalence of myopia and high myopia (higher myopic values than - 5 D) (adapted from Holden et al., 2016)
การเพิ่มขึ้นของโรคสายตาสั้นและการคาดการณ์การเพิ่มขึ้นของสายตาสั้นที่เพ่ิมขึ้นทุกๆปี จากปัจจัยต่างๆ แต่อย่างไรก็ตามการเปลี่ยนแปลงของพฤติกรรมของคนในสังคมก็เป็นเร่งความชุกของสายตาสั้น จากปัจจัยเสี่ยงต่างๆมากยิ่งขึ้น
1.2 ปัจจัยเสี่ยง (Risk Factor)
โรคสายตาสั้นมีสาเหตุการเกิดโรคจากหลายปัจจัยเช่น พันธุกรรม พฤติกรรมการใช้สายตา เพศ และสภาพแวดล้อม เราสามารถแยกแยะสาเหตุออกเป็น ปัจจัยที่(เรา)ไม่สามารถเปลี่ยนแปลงได้ หรือ Non-modifiable factors และปัจจัยที่(เรา)สามารถเปลี่ยนแปลงได้หรือ Modifiable factors ซึ่งผลที่ได้จากการวิจัยพบว่าปัจจัยที่สำคัญที่สุดคือ
1.2.1 Non-modifiable factors /ปัจจัยที่ไม่สามารถปรับเปลี่ยนได้
Non-modifiable factors เป็นปัจจัยเราที่ไม่สามารถควบคุม ปรับเปลี่ยนหรือแก้ไขได้ คือปัจจัยที่เกี่ยวกับลักษณะทางพันธุกรรมของแต่ละบุคคล ซึ่งปัจจัยเหล่านี้มีผลต่อการเกิดขึ้นของโรคสายตาสั้นโดยสรุปได้ดังนี้
เชื้อชาติ (Ethnicity) : เชื้อชาติมีบทบาทสำคัญต่อการเกิดขึ้นของโรคสายตาสั้น โดยผู้ที่มีเชื้อชาติเอเชียมีความเสี่ยงสูงกว่าคนขาว (Donovan et al., 2012) และจากการศึกษาแสดงให้เห็นว่า ค่าเฉลี่ยการเพิ่มขึ้นของผู้ที่เป็นสายตาสั้นตลอดช่วงเวลาการเก็บข้อมูล 3 ปี พบว่าคนเอเชียมีการเพิ่มขึ้นของสายตาสั้นในคนเอเชียประมาณ 35% เมื่อเทียบกับคนของผู้เชื้อชาติคอเคเชี่ยน(คนขาว) (Sankaridurg et al., 2021)
พันธุศาสตร์ (Genetics) เป็นปัจจัยเสี่ยงหลักในการเกิดขึ้นของโรคสายตาสั้นในเด็ก โดยเด็กที่มีพ่อแม่ทั้งสองคนเป็นโรคสายตาสั้น จะมีความเสี่ยงต่อการเป็นโรคสายตาสั้นเพิ่มขึ้น 35-60% และความเสี่งจะลดลงเมื่อพ่อหรือแม่ คนใดคนหนึ่งนั้นไม่ได้มีสายตาสั้น (Wu & Edwards, 1999) ดังภาพที่ 4

รูปที่ 4 แสดงความชุกของอัตราการเกิดขึ้นของโรคสายตาสั้นในเด็กมีความเสี่ยงเพิ่มขึ้นตามพันธุกรรมของพ่อแม่ที่มีสายตาสั้น (โดยเด็กที่มีพ่อและแม่เป็นสายตาสั้นทั้งสองคนนั้น มีแนวโน้มที่จะเป็นสายตาสั้นสูงกว่าเด็กทั่วไป 35-60%) / Myopia prevalence in children by number of myopic parents (adapted from Mew- May Wu & Edwards, 1999; Mutti et al., 2002))
1.2.2 Modifiable factors (ปัจจัยที่เราสามารถปรับเปลี่ยนได้)
ปัจจัยเหล่านี้เกี่ยวข้องกับวิถีชีวิตและสุขภาพเกี่ยวกับการมองเห็น พฤติกรรมเป็นปัจจัยสำคัญในการจัดการความเสี่ยงและเพิ่มประสิทธิภาพการรักษาสายตาสั้น นอกจากนี้เรายังพบอีกว่ามีปัจจัยเสี่ยงด้านพฤติกรรมอีกมากมายที่เพิ่มขึ้นโดยอย่างมาก ตั้งแต่การระบาดของโควิด-19 ที่เข้ามาเปลี่ยนวิถีชีวิตของสังคมไปจากเดิมที่ต้องดูจอใกล้ๆมากขึ้น
ดังนั้นผู้ที่เกี่ยวข้องกับการดูแล รักษา ป้องกัน ด้านการรักษาสายตาในระบบสาธารณสุขนั้นมีบทบาทสำคัญให้ความรู้ ให้การศึกษาแก่เด็กและผู้ปกครองของพวกเขาเกี่ยวกับพฤติกรรมการมองเห็นและให้คำแนะนำในการปกป้องสุขภาพของพวกเขา ซึ่งปัจจัยที่สำคัญที่เราควรตระหนักได้แก่
Near Activities / กิจกรรมดูใกล้
ยิ่งเราใช้ใช้เวลาในการทำกิจกรรมดูใกล้มากๆ เช่น ทำการบ้าน อ่านหนังสือ หรือใช้อุปกรณ์มือถือ ยิ่งมีผลทำให้เสี่ยงต่อการเป็นโรคสายตาสั้นและเพิ่มความรุนแรงของโรคตาสั้นมากยิ่งขึ้น นอกจากนี้ระยะเวลาในการทำงานดูใกล้ก็เป็นปัจจัยสำคัญที่มีผลต่อการเป็นโรคตาสั้น การลดกิจกรรมดูใกล้ของเด็กและเพิ่มระยะห่างของการทำงานให้มากที่สุดเท่าที่จะเป็นไปได้ เป็นปัจจัยสำคัญที่จะช่วยสุขภาพสายตาให้ดีขึ้นได้
Sun Exposure / สัมผัสแสงแดด
การใช้กิจกรรมนอกบ้าน หรือ outdoor ที่น้อยลง เป็นปัจจัยที่เร่งให้เกิดการเกิดหรือเพิ่มขึ้นของสายตาสั้นได้ มีหลักฐานที่แสดงให้เห็นว่าการใช้เวลานอกบ้านโดยออกไปสัมผัสกับแสงแดดนั้น สามารถช่วยลดการเพิ่มขึ้นของโรคสายตาสั้น
โดยผลการศึกษาพบว่า แสงแดดนั้นสามารถช่วยชะลอการยืดของความยาวกระบอกตาได้ (Torii et al., 2017) การทำกิจกรรมกลางแดดอย่างน้อย 80 ถึง 120 นาทีนั้น พบว่ามีผลป้องกันการเกิดขึ้นหรือเพิ่มขึ้นของโรคสายตาสั้นได้ (Wildsoet et al., 2019) และเพิ่มเวลาออกกำลังกายนอกบ้านเพิ่มขึ้นอีก 1 ชั่วโมงต่อสัปดาห์สามารถลดความเสี่ยงของโรคตาสั้นระยะได้ถึง 2% (Sherwin et al., 2012)
ดังนั้นการลดกิจกรรมกลางแจ้งที่ถูกแสงแดดนั้นมีความเสี่ยงต่อการเกิดขึ้นหรือเพิ่มขึ้นของโรคสายตาสั้น ดังนั้นผู้ปกครองควรพาเด็กไปมีกิจกรรมกลางแจ้งมากเท่าที่จะเป็นไปได้ เพื่อลดการเพิ่มขึ้นของสายตาสั้นในเด็ก
อีกเรื่องหนึ่งคือการลดกิจกรรมดูใกล้มากๆและเพิ่มกิจกรรมมองไกล โดยใช้ชีวิตนอกบ้านมากขึ้นเท่าที่จะเป็นไปได้ ก็เป็นกุญแจสำคัญในการป้องกันการเกิดขึ้นของสายตาสั้นได้เช่นกัน
2.Myopia management, a paradigm shift/การจัดการสายตาสั้นต้องมีการปรับเปลี่ยนกระบวนทัศน์
สายตาสั้นมีผลกระทบทางเศรษฐกิจและสังคม เพราะเป็นสาเหตุของโรคร้ายกับดวงตาต่างๆ ซึ่งเป็นเหตุให้เกิดความผิดปกติของการมองเห็น ดังนั้นด้วยเหตุที่มีการระบาดของสายตาสั้นที่กำลังเพิ่มขึ้นทั่วโลก เราจึงต้องมีกลยุทธ์เพื่อลดผลกระทบที่เกิดจากสายตาสั้น
ดังนั้นในช่วงหลายปีที่ผ่านๆ จึงมีความพยายามของทั้งทางสาธารณสุขที่เกี่ยวข้องกับดวงตาและระบบการมองเห็นไปจนถึงทางอุตสาหกรรมผู้ผลิตเกี่ยวกับอุปกรณ์ทางด้านออพติก ต้องพยายามคิดค้นเครื่องมือหรืออุปกรณ์ในการที่จะช่วยควบคุมและจัดการการเพิ่มขึ้นของสายตาสั้นในแต่ละช่วงให้ได้ ตั้งแต่ช่วงที่เริ่มเป็นสายตาสั้น(onset of myopia) การเพิ่มขึ้นของสายตาสั้น (progerssion of myopia) และ ความคงที่ของสายตาสั้น (stability of myopia)
ดังนั้นเทคนิคการควบคุมสายตาสั้นจึงเป็นเรื่องที่ต้องมีการปรับเปลี่ยนกระบวนทัศน์ใหม่ในการดูแลรักษาสายตาสั้น จากเดิมที่มีเพียงการแก้ไขปัญหาสายตาของระบบหักเหแสงด้วยการจ่ายเลนส์สายตาเพื่อแก้ไขความไม่ชัดจากปัญหาสายตาสั้น ไปสู่การบริหารจัดการปัญหาในขั้นต่างๆ อย่างเป็นระบบ และ มีกลยุทธ์ เพื่อลดหรือชะลอการเกิดขึ้นของสายตาสั้น
จุดมุ่งหมายของการจัดการป้องกันแก้ไขการสายตาสั้นคือ ต้องตรวจหาการเกิดขึ้นของสายตาสั้นโดยเร็วที่สุดและดำเนินการแก้ไข ควบคุม โดยเร็วที่สุด โดยทุกๆการเปลี่ยนแปลงของสายตาสั้นในแต่ละ diopter นั้นมีความสำคัญเป็นอย่างมาก
2.1 การเพิ่มขึ้นของโรคสายตาสั้น (Myopia progression)
การพัฒนาของดวงตาของเด็กนั้นเป็นเรื่องที่มีความซับซ้อนมาก กุญแจสำคัญคือการตรวจหาการเกิดขึ้นของสายตาสั้นในเด็กโดยการเฝ้าระวังกระบวนการ emmetropisation ซึ่งเป็นกระบวนการพัฒนาตามธรรมชาติของมนุษย์ ซึ่งเกิดขึ้นเด็ก ซึ่งมีการเปลี่ยนเปลี่ยนโครงสร้างทางกายภาพ เพื่อให้ระบบโฟกัสของแสงนั้นเป็นปกติ(emmetropia) หรือ ไม่มีความคลาดเคลื่อนของสายตา แล้วเฝ้าระวังความผิดปกติที่อาจเกิดขึ้นในระหว่างกระบวนการนี้

รูปที่ 5 แสดงพัฒนาการของสายตาในเด็ก / Normal refractive development of a child’s eye (adapted from Mayer, 2001)
ลักษณะพัฒนาการทางด้านสายตาในเด็กนั้น เด็กส่วนใหญ่เกือบทุกคนเกิดมามีสายตายาว (hyperopia) หรือ โฟกัสของภาพที่ระยะไกลนั้นตกหลังจุดรับภาพ (หรือที่เราเรียกว่าเป็นตาบวก ก็เพราะต้องอาศัยเลนส์บวกหรือเลนส์นูน ในการจัดระบบแสงใหม่ ให้ร่นโฟกัสให้เข้ามาตกที่จุดรับภาพอดี)
จากนั้น กายภาพของดวงตาจะเริ่มมีการเปลี่ยนแปลงเพื่อให้สายตาลดจากความเป็นบวกกลับมาเข้าใกล้ศูนย์ (emmetropia) ประมาณช่วงอายุ 6-7 ขวบ โดยเพิ่มความยาวของกระบอกตา (axial lenght elongation)
อัตราการเพิ่มขึ้นของสายตาสั้น(myopia progression) นั้น มีความแตกต่างกันไปตามสาเหตุและอายุของการเริ่มต้นเป็นสายตาสั้น ตามที่แสดงในรูปที่ 6 โดยในเด็กที่เริ่มเป็นสายตาสั้นตอนอายุ 6 ขวบนั้น จะมีอัตราการเพิ่มขึ้นของตาสายสั้นจะประมาณ -1.00D /ปี และลดลงเหลือประมาณ 0.50D /ปี
ถ้าเริ่มต้นมีสายตาสั้นตอนอายุ 10 ปี (Donovan et al., 2012) ซึ่งการศึกษานี้เป็นการสนับสนุนแนวคิดที่ว่า เลนส์คู่แรกที่จ่ายให้เด็กสายตาสั้นนั้น ควรเป็นเลนส์ที่สามารถควบคุมหรือชะลอการเพิ่มขึ้นของสายตาสั้นได้ (ถ้าควบคุมได้เร็ว การเพิ่มขึ้นของสายตาสั้นก็จะช้าลง)

รูปที่ 6 การสะสมเพิ่มขึ้นของสายตาสั้นโดยใช้อายุเป็นพื้นฐาน / Cumulative progression of myopia based on age of onset (adapted from Donovan et al., 2012))
2.2 Consequences /ผลกระทบที่ตามมา
ในขณะที่เราๆส่วนใหญ่ กำลังเฝ้าระวังสิ่งที่เกี่ยวข้องการการเพิ่มขึ้นของสายตาสั้นในช่วงที่ร่างกายเด็กมีการเจริญเติบโตอยู่นั้น สิ่งสำคัญอีกอย่างหนึ่งคือการพิจาณาในระยะยาวถึงสิ่งที่เกี่ยวข้องและผลกระทบที่จะตามมาด้วย
ในขณะที่มีการเพิ่มขึ้นของสายตาสั้น ไปจนถึงการเป็นสายตาสั้นมากๆนั้นมีความเสี่ยงที่เกิดโรคต่างๆเกี่ยวกับดวงตาตามมา เช่น ต้อหิน (glaucoma) ต้อกระจก (cataract) โรคที่เกิดขึ้นกับจุดรับภาพของจอประสาทตา (macula disorder) และ เสี่ยงต่อการเป็นโรคจอประสทตาหลุดลอก (retina detachment)
จากการศึกษาของ Bullimore & Brennan, 2019; Flitcroft, 2012; Haarman et al., 2020 พบว่า มีความเสี่ยงที่เกี่ยวข้องกับการเกิดโรคตาอันเนื่องมาจากสายตาสั้นในแต่ละระดับอย่างมีนัยสำคัญ ซึ่งจากตารางที่1 จะเห็นว่า ยิ่งมีสายตาสั้นเพิ่นขึ้นมากเท่าไหร่ ก็จะมีความเสี่ยงในการเกิดขึ้นของโรคตามากขึ้นแบบทวีคูณ
ตัวอย่างเช่น คนไข้ที่มีสายตาสั้น -3.00D ถึง -5.00D นั้น จะมีความเสี่ยงที่จะเป็นประสาทตาหลุดลอกมากกว่าคนสายตาปกติมากกว่าถึง 9 เท่า

ตารางที่ 1 แสดงถึงความเสี่ยงที่จะเกิดโรคตาชนิดต่างๆตามแต่ละระดับของสายตาสั้น / Risk of developing certain diseases according to myopia level
ดังนั้น จึงเป็นเรื่องสำคัญอย่างมากในการที่จะลดการลุกลามหรือเพิ่มขึ้นของสายตาสั้น ตั้งแต่การตรวจพบโรคสายตาสั้นตั้งแต่เนิ่นๆ และรีบจัดการแก้ไขดูแลควบคุมเพื่อลดอัตราการเพิ่มขึ้นของสายตาสั้นให้ได้มากที่สุด โดยการลดการเพิ่มขึ้นของสายตาสั้นเพียง -1.00D ในวัยเด็กนั้น สามารถลดความเสี่ยงที่จะเป็นโรคจอประสาทตาเสื่อมจากจากสายตาสั้นได้มากถึง 40% (Bullimore & Brennan, 2019; Haarman et al., 2020) การลดอัตราการเจริญของโรคสายตาสั้นจึงมีความสำคัญอย่างยิ่งตั้งแต่ตรวจพบโรค และต้องส่งเสริมการตรวจพบโรคอย่างรวดเร็วด้วย
2.3 The effect of standard lenses / ผลของการใช้งานเลนส์สายตาสั้นโครงสร้างธรรมดา
จากอดีตจนถึงปัจจุบัน การแก้ไขความผิดปกติของระบบหักเหแสงที่ทำให้เป็นสายตาสั้นนั้น เราใช้การแก้ไขด้วยเลนส์ single vision ที่มีค่ากำลังเป็นลบ (เลนส์เว้า) ทั่วๆไป ซึ่งเลนส์เว้าจะทำหน้าที่ถ่าง (diverge) โฟกัสของแสงเพื่อผลักโฟกัสให้ถอยห่างออกไป
แต่อย่างไรก็ตาม การแก้ไขปัญหาสายตานั้นด้วยเลนส์ชั้นเดียวกำลังเป็นลบธรรมดานั้น แม้จะสามารถทำให้โฟกัสของแสงนั้นสามารถเกิดภาพที่คมชัดบนจุดรับภาพได้ แต่อย่างไรก็ตามเลนส์สายตาสั้นธรรมดาทั่วไปนั้น ไม่สามารถที่จะทำให้แสงที่วิ่งเข้าจากด้านข้าง (peripheral light)ที่จะไปตกบนจอประสาทตานั้นเกิดโฟกัสได้แต่จะโฟกัสที่หลังจอประสาทตา (behind peripheral retina) (Tabernero et al., 2009). ทำให้โฟกัสแสงจากด้านข้างๆนั้น ทำให้เกิดโฟกัสที่มีลักษะแบบเดียวกันกับสายตายาว (hyperphoria) (Smith, 2011) (Fig. 7).


รูปที่ 7 แสดงถึงโฟกัสที่เกิดขึ้นกับเลนส์ธรรมดา (a) การยืดยาวขึ้นของกระบอกตา (b) และ การแก้ไขสายตาสั้นด้วยเลนส์ Mycon (C) / Myopia correction with standard lenses b) Axial elongation of a myopic eye c) Myopia correction with MyCon lenses
เลนส์สายตาสั้นธรรมดาทั่วไปนั้น ไม่ได้ถูกออกแบบมาเพื่อควบคุมการเพิ่มขึ้นของสายตาสั้น และ สิ่งที่เกิดขึ้นกับระบบโฟกัสของเลนส์สายตาสั้นทั่วไปนั้น คือโฟกัสของแสงที่วิ่งจากด้านข้างเลนส์ที่จะไปตกบน peripheral retinal นั้นเกิดโฟกัสอยู่หลังเรตินาและดวงตาเด็กที่ยังอยู่ในระหว่างการพัฒนการก็จะตอบสนองต่อโฟกัสที่ตกหลังจอนั้นโดยการยืดกระบอกตาให้ยาวขึ้นเพื่อไปรับโฟกัส ทำให้เกิดการเพิ่มขึ้นของสายตาสั้น จากกระบอกตาที่ยาวขึ้นนั่นเอง
ด้วยเหตุนี้ จึงต้องมีเลนส์ที่ออกแบบมาอย่างเฉพาะเพื่อช่วยลดความเร็วของการเพิ่มขึ้นของโรคสายตาสั้นและควบคุมการเพิ่มขึ้นของสายตาสั้นในเด็ก โดยเลนส์เหล่านี้สามารถรับแสงด้านรอบข้างให้โฟกัสลงเรตินาได้พร้อมกับโฟกัสที่เกิดขึ้นบริเวณศูนย์กลางเรตินา จึงทำให้เกิดภาพที่คมชัดบริเวณศูนย์กลางได้ พร้อมๆกับภาพที่วิ่งจากด้านข้างผ่านเลนส์มาก็สามารถโฟกัสบน peripheral retina ได้
2.4 Options for myopia management /ทางเลือกในการจัดการกับสายตาสั้น
ปัจจุบันมีหลายวิธีให้เลือก เพื่อการจัดการสายตาสั้นที่ช่วยลดอัตราการเพิ่มของสายตาสั้นได้ ซึ่งวิธีการนั้นมีทั้งแบบใช้ยาหรือแก้ไขด้วยเลนส์สายตา รวมไปถึงการส่งเสริมในส่วนปัจจัยในการดำเนินชีวิตและพฤติกรรมการมองเห็นตาตามที่ได้กล่าวไว้ในตอนต้น
2.4.1 Atropine
การประยุกต์ใช้ยา Atropine (ซึ่งโดยปกตินั้นใช้ในการบล๊อกการเพ่งของเลนส์แก้วตา เพื่อตรวจสายตาในเด็กเล็กที่มีปัญหา สายตาสั้นเทียม หรือ เด็กที่มีสายตายาวมากๆ จากกล้ามเนื้อคุมเลนส์ตาที่ไม่สามารถคลายตัวได้ จนเกิดปัญหาตาเหล่เข้าจากการเพ่งมากเกินไป) มาใช้ในการชะลออัตราการเพิ่มขึ้นของสายตาสั้นซึ่งก็ได้รับการพิสูจน์ว่ามีประสิทธิภาพสูง แต่อาจมีผลข้างเคียงเช่น การมองเห็นไม่ชัด(blur vision)เพราะเลนส์ไม่สามารถเพ่งเมื่อเปลี่ยนระยะการมองได้ มีปัญหาเกี่ยวกับระบบการเพ่งของเลนส์แก้วตา (accommodation disorder) แพ้แสง (photophobia) จากรูม่านตาเปิดกว้างและไม่สามารถหดได้ด้วยผลของฤทธิ์ยา ฯลฯ และเกิดปฏิกิริยาย้อน(yoyo-effect)กลับเมื่อยกเลิกการใช้ยา
สำหรับการลดผลข้างเคียงและปฎิกิริยาย้อนกับนั้น ได้มีงานวิจัยว่าต้องใช้ atropine ค่อนข้างเจือจาง (Chierigo et al., 2022)
2.4.2 Contact lenses and Ortho-K
คอนแทคเลนส์ และ Ortho-K นั้นเป็นอีกวิธีหนึ่งที่ใช้คุมค่าสายตาสั้นได้เช่นกัน โดยคอนเทคเลนส์ที่นิยมใช้คือแบบ multi-focal contact lens ซึ่งการรักษาโดยวิธีนี้พบว่าได้ผลดีในเด็ก (Chamberlain et al., 2019; Cho & Cheung, 2012) แต่อย่างไรก็ตาม การใช้คอนแทคเลนส์นั้นเป็นวิธีใช้อุปกรณ์เข้าไปสัมผัสโดยตรงกับกระจกตา (invasive) ซึ่งกับเด็กที่ยังไม่มีความระวัดระวังในสุขภาพอนามัย ก็อาจจะส่งผลในเรื่องความสะอาด การติดเชื้อ หรือ อื่นๆ ได้เช่นกัน
2.4.3 Spectacle lenses
แว่นตา เช่น โปรเกรสซีฟเลนส์ หรือ เลนส์สายตาสำหรับควบคุมสายตาสั้น ได้ถูกนำมาใช้ในการควบคุมสายตาสั้นมาเป็นเวลานาน ซึ่งประโยชน์ที่จะได้รับหลักๆคือ แว่นตาเป็นอุปกรณ์ภายนอกที่ไม่ต้องใส่เข้าไปสัมผัสกับกระจกตาของเด็ก ซึ่งเลนส์ที่ออกแบบมาเฉพาะทางเพื่อลดการเพิ่มขึ้นของสายตาสั้นนั้น มีการพัฒนามาอย่างต่อเนื่องเพื่อให้มีประสิทธิภาพมากขึ้นมาโดยตลอด ขณะที่เลนส์โปรเกรสซีฟนั้นจากงานวิจัยพบว่า ได้ผลค่อนข้างต่ำ
Mycon เป็นเลนส์สายตาที่ออกแบบมาเพื่อแก้ไขโฟกัสที่เข้ามาทางด้านข้างที่ไม่โฟกัสบริเวณจอรับภาพด้านข้าง(peripherial retina) ให้เกิดโฟกัสที่ด้านข้างนั้นตกอยู่หลังเรตินา ซึ่งจะกล่าวต่อไไปในรายละเอียด
3.The Solution : Mycon
3.1 Scientific Studies / งานวิจัยทางวิทยาศาสตร์
ในช่วงปีหลังๆมานี้ มีการศึกษาวิทยาศาสตร์จำนวนมากเกี่ยวกับการควบคุมโรคสายตาสั้นทั้งในส่วนของสาเหตุและกลไกที่กระตุ้นให้เกิดการเพิ่มขึ้นของสายตาสั้น
กลุ่มนักวิจัยมีความตระหนักถึงผลกระทบต่อสังคมที่เกิดขึ้นและแม้จะมีการค้นพบทางวิทยศาสตร์เกี่ยวกับเรื่องนี้มามากมายแล้ว แต่ก็ยังมีคำถามอีกมากกับเรื่องนี้ที่ยังต้องการคำตอบ ดังนั้น ยังมีเรื่องที่ต้องทำการศึกษาวิจัยต่อเนื่องอีกมากในอนาคต
ผลการวิจัยทางวิทยาศาสตร์ก่อนหน้านี้ช่วยให้เราสามารถพัฒนาแนวทางการแก้ไขที่มีหลักฐานทางงานวิจัยเป็นพื้นฐานได้ และผลการศึกษาต่อไปนี้เป็นพื้นฐานไปสู่การพัฒนาเลนส์ MyCon
1.การหักเหแสงที่เข้าทางด้านข้าง (peripheral refraction) และความยาวของกระบอกตา(axial length) มีลักษณะที่แตกต่างกันไปในแต่ละพื้นที่บนจอประสาทตา (แสงที่เข้าทางด้านข้างในแต่ละมุมที่หักเหเข้าไปตกที่จอรับภาพแต่ละจุดนั้นมีความแตกต่างกันในแต่ละพื้นที่ของจอประสาทตา)(Atchison et al., 2005, 2006; Millodot, 1981; Seidemann et al., 2002; Verkicharla et al., 2012)
2.รูปแบบการเหของแสงที่เข้ามาทางด้านข้าง (peripheral refraction) ของแสงที่ผ่านเข้ามาทางด้านจมูก (nasal refraction) และ แสงที่หักเหเข้าด้านข้างฝั่งหู(temporal refraction) ไม่เหมือนกัน (ไม่สมมาตรกัน) ตามแต่ละรูปทรงของดวงตา ทั้งในกลุ่มที่มีสายตาสั้นคงที่และกลุ่มที่มีการเพิ่มขึ้นของสายตาสั้น (Faria-Ribeiro et al., 2013; Radhakrishnan et al., 2013; Schmid, 2011).
3.มีความเชื่อมโยงระหว่างการทำงานดูใกล้กับการพัฒนากลายไปเป็นสายตาสั้น (Ip et al., 2008; Mutti et al., 2002; Rosenfield & Gilmartin, 1998; Saw et al., 2005).
4.ลักษณะทางกายภาพในบริบทของความหนาแน่นของเซลล์ประสาทชนิด cone cell และ ganaglial cell ของจอรับภาพฝั่งหู (temporal retina) และ ฝั่งจมูก(nasal) นั้นมีลักษณะที่ไม่สมมาตร (asymmetry) ทำให้ฟังก์ชั่นการทำงานของระบบประสาทตาส่วนการมองเห็นนั้น ให้น้ำหนักหรือเน้นไปทางด้าน nasal retina มากกว่า temporal retina
3.2 Nasal-temporal asymmetry
Faria-Ribeiro et al. (2013) ได้ศึกษากลุ่มผู้ป่วยโรคสายตาสั้น โดยแบ่งเป็นกลุ่มคนไข้สายตาสั้นที่ไม่ค่อยเปลี่ยนแปลง(non-progressing myopes-กลุ่ม NP)และกลุ่มคนไข้สายตาสั้นที่มีความเปลี่ยนแปลง (progressing myopes-กลุ่ม P) โดยวิเคราะห์จากลักษณะของจอประสาทตาและการหักเหของแสงที่วิ่งเข้าด้านข้างในกลุ่มตัวอย่างทั้งสองกลุ่ม
จากการศึกษาพบว่า
จากการวิเคราะห์โพรไฟล์ของจอประสาทตา และ การเหของแสงเข้าทางด้านข้าง (peripheral refraction) ของทั้งสองกลุ่ม พบข้อมูลที่แสดงถึงความแตกต่างของจอรับภาพส่วนฝั่งจมูก (nasal retina hemifield) ในคนไข้ของทั้งสองกลุ่ม
ผลการศึกษานี้แสดงให้เห็นว่า ความยาวของกระบอกตาในแนวด้านข้าง (peripheral axial length) และ ความสัมพันธ์ของค่าสายตาที่เกิดขึ้นที่บริเวณด้านข้าง ( relative peripheral spherical equivalent refraction) ในบริเวณครึ่งหนึ่ง(hemifield)ของจอประสาทตาฝั่งจมูก (nasal retinal hemifield) ของทั้งสองกลุ่มนั้นมีความแตกต่างกันอย่างมีนัยสำคัญ (Fig. 8 &11)
จากการศึกษาข้างต้น ทีมวิจัยของ Faria-Ribeiro et al. (2013) สรุปได้ว่า เนื่องจากลักษณะของจอประสาทตาของกลุ่มที่สายตาสั้น(เกือบ)คงที่(NP-Group) กับกลุ่มที่มีสายตาสั้นเพิ่มขึ้น (P-Group)และเห็นว่าจอประสาทตาของทั้งสองกลุ่มนี้มีลักษณะไม่เหมือนกัน โดยคนที่มีสายตาสั้นเพิ่มน้อยนั้นมีความยาวกระบอกตาฝั่งจมูก (nasal retina) นั้น สั้นกว่าฝั่งหู (temporal retiana)
ความไม่สามมาตรของจอประสาทตาฝั่งหู (temporal retina) และ ฝั่งจมูก (nasal retina) นั้นอาจจะมีความเกี่ยวข้องกับกลุ่มที่มีการเปลี่ยนแปลงของสายตาสั้นค่อนข้างน้อย (ที่มีทรงจอประสาทตาฝั่งจมูก(nasal) สั้นกว่าฝั่งหู (temporal))
อีกนัยหนึ่ง กลุ่มตัวตัวอย่าง P (progress myopia) จะมีความยาวกระบอกตาฝั่งจมูก (nasal) ที่ยาวกว่านั้นทำให้เกิดการเพิ่มขึ้นของสายตาสั้นที่มากกว่า
จากงานวิจัยแนะนำได้ว่า การควบคุมคุณภาพของภาพที่เกิดขึ้นบนจอรับภาพฝั่งด้านจมูกนั้นน่าจะให้ผลลัพธิ์ที่ดีกว่าในการชะลอการเพิ่มขึ้นของสายตาสั้น

รูปที่ 8 แสดงให้เห็นว่า ความแตกต่างกันระหว่างความยาวของกระบอกตาบริเวณข้างๆของเรตินาในคนสายตาสั้นของกลุ่มตัวอย่าง NP และ P / Differences between peripheral axial length in myopic eyes in experimental groups of progressing myopes (P) and non-progressing myopes (NP) (adapted from Faria-Ribeiro et al., 2013))


รูปที่ 9 (รูปบน) แสดงฟังก์ชั่นของค่าสายตาที่เกิดขึ้นตามจุดต่างๆของจอรับภาพโดยคำนวณจุดต่างๆตามมุมที่เกิดจากการหมุนของดวงตา ในกลุ่มทดลองที่สายตาสั้นไม่เพิ่ม (NP) และกลุ่มที่มีการเพิ่มขึ้นของสายตาสั้น (P) และ รูปล่างแสดงถึงจุดโฟกัสที่เกิดขึ้นบนจุดต่างๆของเรตินาเมื่อใส่เลนส์ชั้นเดียวธรรมดา /(upper image) RPSER (= Relative peripheral spherical equivalent refraction) as a function of eye rotation angle for the non-progressing (NP) and progressing (P) myopes (*p < 0.05) (adapted from Tabernero et al., 2009) (lower image) Schematic diagram of focal points in central and peripheral positions while looking through the centre of a standard single vision minus lens Tabernero et al., 2009)
3.3 The design of the lens : การออกแบบเลนส์
Mycon เป็นเลนส์ที่ถูกออกแบบให้กำลังโฟกัสด้านข้างในแนวนอน( horizontal) ของเลนส์นั้นมีการดีไซน์แบบไม่สมมาตร (horizontal asymmetrical design) โดยการออกแบบนั้นจะออกแบบให้ศูนย์กลางการมองเห็นหลัก (central zone) นั้นให้ภาพที่คมชัด ขณะที่บริเวณรอบๆบริเวณนั้นจะทำให้เกิดการเพิ่มขึ้นของโครงสร้างโปรเกรสซีฟ (เพิ่ม addition แบบ โปรเกรสซีฟออกในแนวด้านข้าง) ดูรูป 10 ประกอบ
รูป 10 เป็นชาร์ตที่แสดงถึงการกระจายของกำลังหักเหบนจุดต่างๆของตัวเลนส์ Myon / Chart showing the power distribution of the MyCon lens
โครงสร้างเลนส์จะถูกออกแบบมาเป็น 3 โซน
Central zone หรือ โซนการมองเห็นหลักจะถูกออกแบบมาให้เป็นค่ากำลังสายตาสั้นปกติซึ่งทำให้มองเห็นชัดในทุกระยะ (มองไกลคมชัดโดยที่ไม่ต้องเพ่งด้วย full correction และระยะใกล้นั้นมีการ accommodation ปกติ)
Temporal zone หรือ โซนการด้านข้างฝั่งหู (temporal) จะถูกออกแบบเป็นโปรเกรสซีฟที่มีการเพิ่มกำลังบวกเพิ่มไปทางด้านข้างไปจนถึง +2.50D เพื่อให้โฟกัสจากแนวด้านข้างนั้นตกบน peripheral retina พอดี (หรือตกก่อนก็ได้)
Nasal zone หรือโซนด้านข้างฝั่งจมูก จะถูกออกแบบเป็นโปรเกรสซีฟที่เพิ่มกำลังบวกเพิ่มไปทางด้านฝั่งจมูก (nasal) ไปจนถึง +2.00D
จากรูป 11 จะเห็นว่าการออกแบบโครงสร้างทางด้านออพติกนั้น ออกแบบให้แสงที่ผ่านบริเวณ central zone นั้น เกิดโฟกัสที่ถูกต้องบนจุดรับภาพตามค่าสายตาเช่นเดียวกับแว่นสายตาสั้นทั่วไป ต่างกันที่เลนส์ Mycon นั้นโครงสร้างโปรเกรสซีฟที่เพิ่มกำลังบวกไปในแนวด้านข้างนั้นจะทำให้โฟกัสตกก่อนจุดรับภาพเพื่อลดการเพิ่มขึ้นของสายตาสั้น
ด้วยการออกแบบเลนส์เช่นนี้ ทำให้ Mycon นั้นเป็นเลนส์ที่เหมาะสมกับเด็กสายตาสั้นทุกคน

รูป 11 แสดงถึงโฟกัสของจุดต่างๆบนจอประสาทตาของเลนส์ Mycon / Effect of correction with MyCon lens
3.4 Intellectual properties /ทรัพย์สินทางปัญญา
การออกแบบโครงสร้างเลนส์นั้นเป็นผลมาจากการสะสมของผลการวิจัยทางวิทยาศาสตร์ในเรื่องการจัดการกับสายตาสั้นโดยผู้เชี่ยวชาญมายาวนาน ด้วยเหตุนี้เลนส์ MyCon ได้รับการปกป้องด้วยทรัพย์สินทางปัญญา Rodenstock IP ด้วยสิทธิบัตรจากเยอรมัน (Patent number: DE 10 2009 053 467 B4).
4 Efficiency and benefits / ผลสัมฤทธิ์และประโยชน์ที่ได้รับ
จากการติดตามผลการศึกษาผลสัมฤทธิ์ในการใช้เลนส์ MyCon ซึ่งได้รับการทดสอบทางคลินิกที่ได้ดำเนินการทดลองเป็นเวลา 5 ปีกับเด็กผิวขาวโดยเฉพาะ การศึกษาระยะยาวนี้แสดงให้เห็นว่าเลนส์ควบคุมสายตาสั้นอย่าง Mycon นั้นสามารถลดการเพิ่มขึ้นของสายตาสั้นได้ถึง 40% (Tarutta et al., 2019)
4.1 Clinical study : การศึกษาทางด้านคลินิก
ได้มีการศึกษาอิสระ โดยได้ดำเนินการตั้งแต่ปี 2012-2018 เพื่อการสำรวจประสิทธิภาพของเลนส์ที่ใช้หลักการของ MyCon เพื่อลดการเพิ่มขึ้นของโรคสายตาสั้น (Tarutta et al., 2019)
การศึกษานี้ได้ทำการติดตามการเพิ่มขึ้นของโรคสาตาสั้นกับกลุ่มเด็กผิวขาว 146 คน ที่มีระดับตาสั้นอยู่ระหว่าง -1.00 ถึง -6.00 D โดยผู้เข้าร่วมการศึกษาถูกแบ่งออกเป็น 2 กลุ่ม ซึ่งมีอายุเฉลี่ยเท่ากันที่ 10.5 ปี
กลุ่มทดลองที่หนึ่งประกอบด้วยเด็ก 94 คน (อายุระหว่าง 7-14 ปี) ซึ่งใช้เลนส์ MyCon ที่ออกแบบโดยเฉพาะ ในขณะที่กลุ่มควบคุมประกอบด้วยเด็ก 52 คนที่ใช้เลนส์สายตาสั้นธรรมดาเท่านั้น โดยไม่ใช้เลนส์ MyCon
การติดตามและตรวจวัดสายตาสั้นของผู้เข้าร่วมการศึกษาจะทำเป็นระยะเวลา 5 ปี ซึ่งการทดลองนี้ได้รับการดำเนินการโดยศูนย์วิจัยโรคตาแห่งชาติ Helmholtz ของกระทรวงสาธารณสุขรัสเซีย
ในระหว่างการศึกษาการเพิ่มขึ้นของโรคสายตาสั้น (ค่าสายตาสั้นโดยเฉลี่ยและความยาวของกระบอกตาโดยเฉลี่ย) นั้นจะมีการเข้าเฝ้าติดตามผลหลังจาก 6 เดือน , 12-18 เดือน, 2 ปี , 3 ปี และ 4-5 ปี จากวันแรกที่เริ่มใช้เลนส์
ผลการศึกษา (รูปที่ 12) แสดงให้เห็นว่า เลนส์ที่ใช้หลักการเช่น MyCon ช่วยลดการเพิ่มขึ้นของสายตาสั้นได้ถึง 40% เมื่อเทียบกับกลุ่มควบคุม นอกจากนี้ ความยาวของกระบอกตา (axial length) ลดลงได้ถึง 56% หลังจาก 2 ปี และ 35% หลังจาก 4-5 ปี

รูป 12 แสดงผลการวิจัยทางคลินิก เกี่ยวกับผลลัพธ์ของเลนส์ที่ใช้หลักของ Mycon ซึ่งสีน้ำเงิน นั้นเป็นกลุ่มควบคุม และ ส่วนสีมิ้นท์นั้นเป็นกลุ่มทดลอง / Results of the clinical study carried out with lenses based on the principles of MyCon. In blue, the control group’s development; in mint, the experimental group’s development (adapted from Tarutta et al., 2019))
4.2 Advantage
ข้อดีหลักๆของ MyCon สามารถสรุปได้ดังนี้คือ
- การชะลอการเพิ่มขึ้นของสายตาสั้นด้วยการใช้เลนส์ Mycon นั้นเป็นระบบที่ไม่ต้องใช้การเข้าไปสัมผัสกับดวงตาของเด็ก (non-invasive) ซึ่งต่างจากคอนแทคเลนส์ที่ต้องสัมผัสกับกระจกตา หรือ ยา Atropine ที่ต้องหยอดยาเข้าไปรบกวนฟังก์ชั่นภายในลูกตา ทำให้ผู้สวมใส่ Mycon มีความสะดวกและหลีกเลี่ยงปัญหาที่เกี่ยวข้องกับคอนแทคเลนส์ เช่นตาติดเชื้อ จากการรักษาความสะอาดไม่ดีพอ(โดยเฉพาะในเด็ก)
- จากการวัดความของกระบอกตา (axial lenght) แสดงให้เห็นถึงประสิทธิภาพในการชะลอความเร็วในการเพิ่มขึ้นของโรคสายตาสั้นได้สูงสุดถึง 56% หลังจากใส่มา 2 ปี
- การลดความเร็วในการเพิ่มขึ้นของสายตาสั้นนั้นยังคงมีอยู่ต่อเนื่องหลังจาก 4-5 ปีด้วยเลนส์ที่หลักการของ MyCon โดยมีความเกี่ยวข้องกับการลดความยาวของกระบอกตาได้ 35% และ 45% สำหรับการชะลอการเพิ่มขึ้นของสายตาสั้น
- การออกแบบโดยการกระจายโครงสร้างแบบโปรเกรสซีฟไปในทางด้านข้างแบบ Asymmetry เพื่อลดการยืดของกระบอกตานั้น ยังสามารถคงความสบายตาขณะสวมใส่โดยไม่รบกวนการใช้ชีวิตประจำวัน (Tarutta et al., 2019)
- การออกแบบกำลังเลนส์บวกให้เพิ่มไปทางด้านข้างด้วยโครงสร้างแบบโปรเกรสซีฟ ทำให้เกิดการต่อเนื่องของกำลังหักเห จึงไม่ทำให้เกิดภาพกระโดด หรือ image jump ของเลนส์
- เป็นการออกแบบเลนส์ที่ใช้เทคโนโลยีฟรีฟอร์ม
- มีเนื้อเลนส์ให้เลือกใช้ที่หลากหลาย ให้เลนส์ที่เบา บาง เหนียว ตามความประสงค์ในการใช้งาน
5.Further information /ข้อมูลเพิ่มเติม
5.1 Clinical Status / สถานะทางคลินิก
เลนส์ MyCon ถูกออกแบบมาเพื่อชะลอการเพิ่มขึ้นของสายตาสั้นในเด็ก อย่างไรก็ตาม แม้จะมีการศึกษาที่เกิดขึ้นแล้ว แต่ก็ไม่สามารถรับประกันการชะลอการเพิ่มขึ้นของสายตาสั้นได้ว่าจะลดได้สูงสุดแค่ไหน เนื่องจากพันธุกรรมและสิ่งแวดล้อม และอื่นๆก็เป็นเหตุให้เพิ่มขึ้นของสายตาสั้นได้เช่น ซึ่งผู้ปกครองต้องรักษาเพื่อชะลอสายตาสั้นแบบบูรณาการ
ตามข้อกำหนดที่กำหนดไว้โดยสถาบันด้านตาสากล (International Myopia Institute , IMI) กำหนดไว้ว่า การจัดการกับปัญหาสายตาสั้นที่ดีที่สุด ต้องประกอบไปด้วย การแก้ไขรักษาความผิดปกติของสายตาตามจริง (full correction) ให้ความรู้ความเข้าใจถึงปัจจัยเสี่ยงต่างๆที่เป็นตัวกระตุ้นให้สายตาสั้นเพิ่มขึ้นและดูแลรักษาสุขภาพดวงตาให้ดี

รูปที่ 13 แสดงการฟิตติ้งตำแหน่งเซนเตอร์นั้นจะต้องทำการชดเชยจุดหมุนของดวงตา / Head position with fitting according to the centre of eye rotation requirement

รูป 14 ขนาดข้อมูลกรอบ(อย่างน้อยที่สุด) ที่ต้องการในการฟิตเลนส์ Mycon / Recommended minimum fitting dimensions
5.1.1 Myopia Managemetn (Option) / การจัดการโรคสายตาสั้น - ข้อแนะนำเพิ่มเติม
หากทัศนมาตรและผู้ดูแลสุขภาพตาที่เกี่ยวข้อง ต้องการให้บริการจัดการสายตาสั้นเพื่อชะลอการเพิ่มขึ้นของสายตาสั้นด้วยความเชี่ยวชาญแนะนำให้ดำเนินการตามขั้นตอนต่อไปนี้
ครั้งแรกที่คนไข้เข้ารับบริการ ควรประเมินสุขภาพตาและพฤติกรรมการใช้สายตาของคนไข้อย่างละเอียดเพื่อประเมินปัจจัยเสี่ยงสำหรับโรคสายตาสั้น
Geographic Data / การทำประวัติคนไข้
แนะนำให้เก็บประวัติให้ได้ข้อมูลสำคัญต่อไปนี้:
- ชื่อและนามสกุล
- อายุ
- เพศ
- เชื้อชาติ
- โรคของระบบต่างๆ
- ประวัติครอบครัว (อาการสายตาผิดปกติของพ่อแม่ โรคต้อหิน โรคทางตา เป็นต้น)
History /ประวัติการเจ็บป่วย
- อายุที่เริ่มมีสายตาผิดปกติ (ถ้ามี)
- การแก้ไขปัญหาด้วยแว่นตาที่ใช้อยู่ (ถ้ามี)
- วันที่ตรวจร่างกายล่าสุด
Lifestyle / รูปแบบการดำเนินชีวิต
- เวลาที่ใช้นอกบ้าน
- เวลาที่ใช้ในบ้าน / งานที่ต้องดูระยะใกล้
Examination / การตรวจ
Comprehensive eye exam : การตรวจสอบด้วยความละเอียด
แนะนำให้ทำการตรวจสอบด้วยความละเอียดเพิ่มเติมระหว่างการเยี่ยมชมแพทย์ตาในครั้งแรก รวมถึง:
- ตรวจวัดสายตาอย่างละเอียด (ถ้าเป็นไปได้ควรตรวจ cycloplegic refraction ด้วย)
- ตรวจวัดความคมชัดของการมองเห็นของตาเปล่าทั้งสองตา โดยตรวจทั้งตาข้างและความชัดของการมองเห็นของสองตา โดยตรวจวัดทั้งขณะใส่แว่นและไม่ใส่แว่น
- ความยาวของกระบอกตา (ไม่บังคับ)
- การวัดความยาวแกนตา(axial length) กำลังกลายเป็นสิ่งที่สำคัญมากสำหรับการบริหารจัดการกับโรคสายตาสั้น และด้วยความที่เป็นการวัดแบบ objective ดังนั้นค่าที่ได้จะเป็นข้อมูลที่ตรงไปตรงมาและมีความแม่นยำมาก แต่การวัดความยาวของกระบอกตาตอนเริ่มต้นนั้นไม่ได้มีความจำเป็นเพราะว่าสำหรับการใส่เลนส์ MyCon! นั้นเราจะตรวจสอบความยาวกระบอกตาที่เพิ่มขึ้นหลังจากใส่ Mycon ไปแล้ว เพื่อติดตามผลสัมฤทธิ์เกี่ยวกับการคุมความยาวของกระบอกตาของเด็ก
- การตรวจสุขภาพตาในทั่วไป
- ผู้ปกครองคำนำให้เด็กที่มีความผิดปกติเกี่ยวกับการมองเห็นเข้าไปพบแพทย์หรือทัศนมาตรอย่างตาสม่ำเสมอเพื่อตรวจสุขภาพตาทั่วไป
5.2 Technical Information / ข้อมูลทางเทคนิค
การออกแบบเลนส์ชนิดนี้นั้น ค่อนข้างมีความซับซ้อน และเทคนิคต่างๆถูกนำมาใช้ ดังนั้นจุดฟิตติ้งต่างๆรวมไปถึงการดัดต่างๆ จะต้องทำความเข้าใจและทำให้ถูกต้อง การจ่าย Mycon จึงให้ประโยชน์สูงสุด และการออกแบบเลนส์ Mycon นั้นได้ใช้ด้านเทคนิคหลายประการและความสำคัญของข้อพิจารณาเฉพาะสำหรับการปรับแต่งและปรับเปลี่ยนผลิตภัณฑ์เลนส์ตัวนี้
5.2.1 Fitting and Adjustment /การฟิตติ้ง และ การปรับแต่ง
เลนส์ MyCon จะต้องถูกปรับแต่ให้เหมาะสมกับการหมุนตา (eye rotation) นั่นหมายความว่าจะต้องปรับให้เหมาะสมกับทั้งการมองตรงและแนวการกวาดตาในแนวดิ่ง โดยการชดเชยต่ำสูงต่ำของจุดฟิตติ้งให้สอดคล้องกับมุมเทหน้าแว่น (ปรับเซนเตอร์ให้เหมาะสมกับมุมpanto)
เลนส์ Mycon เป็นเลนส์ที่ถูกออกแบบมาให้เกิดการเพิ่มขึ้นของกำลังเลนส์บวกในแนวด้านข้าง (horizontal defocus) ดังนั้นจะต้อง fitting ตำแหน่งศูนย์กลางของม่านตาดำ ให้อยู่ตรงกลางโครงสร้างของพื้นที่ใช้งานหลัก(central vision zone) ซึ่งต้องใช้ Monocular PD ในการประกอบเซนเตอร์ เพื่อให้ visual field ของตาขวาและตาซ้ายนั้นมีความสมมาตร และ ซ้อนทับ(overlap)กันได้สนิท เพื่อให้ระบบ binocalar vision field นั้นกว้างเต็มประสิทธิภาพ
ระยะห่างของกระจกตากับผิวหลังของเลนส์ (cornea vergex distant ,CVD) นั้นต้องไม่เกิน 14 มม. ถ้าแว่นมี pantoscoptic tilt จะต้องปรับตำแหน่ง fitting hight ใหม่เพื่อชดเชยกับมุมเทหน้าแว่นให้เหมาะสม โดยทุกๆ PT 2 องศา ให้ปรับ FH ลงมา 1 มม เสมอ
Adaptation / การปรับตัว
ระยะเวลาในการปรับตัวประมาณ 2 สัปดาห์โดยเฉลี่ย ซึ่งช่วงเวลาระหว่างนี้เป็นช่วงที่เด็กจะเรียนรู้กับพฤติกรรมใหม่ในการใช้สายตา ซึ่งต้องเรียนรู้กับโครงสร้างเลนส์แบบใหม่ โดยเฉพาะในช่วงแรกๆ เนื่องจากเลนส์เป็นการออกแบบเพิ่มกำลังแบบแบบโปรเกรสซีฟออกแนวด้านข้าง และ จุดชัดจะอยู่ในแนวดิ่ง
ดังนั้นถ้าเด็กเหลือบตาออกซ้ายขวาก็จะไปเจอกับจุดที่มัว ซึ่งเด็กที่ใส่ Mycon จะต้องหันศีรษะไปด้วย ซึ่งต้องใช้เวลา 2 สัปดาห์ในการปรับตัว ซึ่งเราต้องให้ความรู้กับเด็กต่อไปนี้ว่า
เลนส์มีความจำเป็นต้องปรับตัวและเรียนรู้ในการใช้งานโดยทั่วๆไปประมาณ 2 สัปดาห์
ในระหว่างช่วงของการปรับตัวนี้ ให้ระวังเมื่อมีกิจกรรมที่ต้องเคลื่อนไหวเร็วๆเช่น กิจกรรมกีฬา ปั่นจักรยาน หรือ กิจกรรมอื่นๆที่ต้องเคลื่อนที่เร็วๆ
เลนส์ Mycon ต้องสวมใส่ตลอดเวลา เว้นเวลาที่ต้องเล่นกีฬาเสี่ยงๆ
คลินิกผู้ให้บริการ ควรทำนัด เมื่อมา checkup เซนเตอร์ ต่างๆ ให้อยู่ในตำแหน่งที่ถูกต้องตลอดเวลาที่สวมใส่และเพื่อเป็นการเฝ้าระวังการเปลี่ยนแปลงของสายตา
ให้คำแนะนำเกี่ยวกับปัจจัยเสี่ยงที่ทำให้สายตาสั้นเพิ่มขึ้น และ แนะนำให้ทำกิจกรรมที่ช่วยชะลอการเพิ่มขึ้นของสายตาสั้น โดยเพิ่มกิจกรรมกลางแจ้งอย่างน้อย 2 ชม./วัน พักสายตาเป็นระยะหลังจากใช้สายตาดูใกล้มาสักระยะเวลาหนึ่ง อ่านหนังสือในที่ที่มีแสงสว่างเพียงพอ และ ระยะการดูใกล้เหมาะสม
5.3 Product Range / ค่าสายตาที่ทำได้ในแต่ละ index
%20strongest%20main%20meridian.png)
ตารางที่ 3 ช่วงค่ายตาที่ทำได้ในแต่วัสดุเนื้อเลนส์ / Power ranges (Power/D) strongest main meridian
5.4 Samp / Engraving / ลักษณะสแตมป์และเลเซอร์ในเนื้อเลนส์

Stamp and engravings of a right lens.
6.Reference / อ้างอิง
Ref. 1. Flitcroft DI, He M, Jonas JB, Jong M, Naidoo K, Ohno-Matsui K, Rahi J, Resnikoff S, Vitale S, Yannuzzi L. IMI - Defining and Classifying Myopia: A Proposed Set of Standards for Clinical and Epidemiologic Studies. Invest Ophthalmol Vis Sci. 2019
Ref. 2. Radiografía de la miopía infantil en España [X-ray of myopia in children in Spain] (2016-2020.) Universidad Europea de Madrid, Fundación Alain Afflelou
Ref. 3. Holden BA, Fricke TR, Wilson DA, Jong M, Naidoo KS, Sankaridurg P, Wong TY, Naduvilath TJ, Resnikoff S. Global Prevalence of Myopia and High Myopia and Temporal Trends from 2000 through 2050. Ophthalmology. 2016
Ref. 4. Donovan L, Sankaridurg P, Ho A, Naduvilath T, Smith EL 3rd, Holden BA. Myopia progression rates in urban children wearing single-vision spectacles. Optom Vis Sci. 2012
Ref. 5. Wu MM, Edwards MH. The effect of having myopic parents: an analysis of myopia in three generations. Optom Vis Sci. 1999
1Ref. 6. Torii H, Kurihara T, Seko Y, Negishi K, Ohnuma K, Inaba T, Kawashima M, Jiang X, Kondo S, Miyauchi M, Miwa Y, Katada Y, Mori K, Kato K, Tsubota K, Goto H, Oda M, Hatori M, Tsubota K. Violet Light Exposure Can Be a Preventive Strategy Against Myopia Progression. EBioMedicine. 2017
Ref. 7. Flitcroft DI. Emmetropisation and the aetiology of refractive errors. Eye (Lond). 2014
Ref. 8. Bullimore MA, Brennan NA. Myopia Control: Why Each Diopter Matters. Optom Vis Sci. 2019
Ref. 9. Smith EL 3rd. Prentice Award Lecture 2010: A case for peripheral optical treatment strategies for myopia. Optom Vis Sci. 2011
Ref. 10. Rosenfield M, Gilmartin B. Myopia and Near-work.:Butterworth-Heinemann; 1998.
Ref. 11. Mutti DO, Mitchell GL, Moeschberger ML, Jones LA, Zadnik K. Parental myopia, near work, school achievement, and children's refractive error. Invest Ophthalmol Vis Sci. 2002
Ref. 12. Saw SM, Tong L, Chua WH, Chia KS, Koh D, Tan DT, Katz J. Incidence and progression of myopia in Singaporean school children. Invest Ophthalmol Vis Sci. 2005
Ref. 13. Ip JM, Saw SM, Rose KA, Morgan IG, Kifley A, Wang JJ, Mitchell P. Role of near work in myopia: findings in a sample of Australian school children. Invest Ophthalmol Vis Sci. 2008
Ref. 14. Curcio CA, Sloan KR, Meyers D. Computer methods for sampling, reconstruction, display and analysis of retinal whole mounts. Vision Res. 1989
Ref. 15. Curcio CA, Sloan KR, Kalina RE, Hendrickson AE. Human photoreceptor topography. J Comp Neurol. 1990
Ref. 16. Curcio CA, Allen KA. Topography of ganglion cells in human retina. J Comp Neurol. 1990
Ref. 17. Watson AB. A formula for human retinal ganglion cell receptive field density as a function of visual field location. J Vis. 2014
Ref. 18. Atchison DA, Pritchard N, White SD, Griffiths AM. Influence of age on peripheral refraction. Vision Res. 2005
Ref. 19. Atchison DA, Pritchard N, Schmid KL. Peripheral refraction along the horizontal and vertical visual fields in myopia. Vision Res. 2006
Ref. 20. Millodot M. Effect of ametropia on peripheral refraction. Am J Optom Physiol Opt. 1981
Ref. 21. Seidemann A, Schaeffel F, Guirao A, Lopez-Gil N, Artal P. Peripheral refractive errors in myopic, emmetropic, and hyperopic young subjects. J Opt Soc Am A Opt Image Sci Vis. 2002
Ref. 22. Radhakrishnan H, Allen PM, Calver RI, Theagarayan B, Price H, Rae S, Sailoganathan A, O'Leary DJ. Peripheral refractive changes associated with myopia progression. Invest Ophthalmol Vis Sci. 2013
Ref. 23. Faria-Ribeiro M, Queirós A, Lopes-Ferreira D, Jorge J, González-Méijome JM. Peripheral refraction and retinal contour in stable and progressive myopia. Optom Vis Sci. 2013
Ref. 24. Schmid GF. Association between retinal steepness and central myopic shift in children. Optom Vis Sci. 2011
Ref. 25. Lundström L, Mira-Agudelo A, Artal P. Peripheral optical errors and their change with accommodation differ between emmetropic and myopic eyes. J Vis. 2009
Ref. 26. Tarutta EP, Proskurina OV, Tarasova NA, Milash SV, Markosyan GA. Otdalennye rezul'taty ochkovoĭ korrektsii s perifokal'nym defokusom u deteĭ s progressiruiushcheĭ miopieĭ [Long-term results of perifocal defocus spectacle lens correction in children with progressive myopia]. Vestn Oftalmol. 2019
Ref. 27. Logan NS, Radhakrishnan H, Cruickshank FE, Allen PM, Bandela PK, Davies LN, Hasebe S, Khanal S, Schmid KL, Vera-Diaz FA, Wolffsohn JS. IMI Accommodation and Binocular Vision in Myopia Development and Progression. Invest Ophthalmol Vis Sci. 2021
Ref. 28. Xiong S, Sankaridurg P, Naduvilath T, Zang J, Zou H, Zhu J, Lv M, He X, Xu X. Time spent in outdoor activities in relation to myopia prevention and control: a meta-analysis and systematic review. Acta Ophthalmol. 2017
Ref. 29. Ekdawi NS, Nusz KJ, Diehl NN, Mohney BG. The development of myopia among children with intermittent exotropia. Am J Ophthalmol. 2010
Ref. 30. Hinkley S, Iverson-Hill S, Haack L. The Correlation between Accommodative Lag and Refractive Error in Minors Under 18. Austin J Clin Ophthalmol. 2014
Ref. 31. Mayer DL, Hansen RM, Moore BD, Kim S, Fulton AB. Cycloplegic refractions in healthy children aged 1 through 48 months. Arch Ophthalmol. 2001
Ref. 32. Tabernero J, Vazquez D, Seidemann A, Uttenweiler D, Schaeffel F. Effects of myopic spectacle correction and radial refractive gradient spectacles on peripheral refraction. Vision Res. 2009
Ref. 33. Verkicharla PK, Mathur A, Mallen EA, Pope JM, Atchison DA. Eye shape and retinal shape, and their relation to peripheral refraction. Ophthalmic Physiol Opt. 2012
Ref. 34. Chierigo A, Ferro Desideri L, Traverso CE, Vagge A. The Role of Atropine in Preventing Myopia Progression: An Update. Pharmaceutics. 2022
Ref. 35. Cho P, Cheung SW. Retardation of myopia in Orthokeratology (ROMIO) study: a 2- year randomized clinical trial. Invest Ophthalmol Vis Sci. 2012
Ref. 36. Chamberlain P, Peixoto-de-Matos SC, Logan NS, Ngo C, Jones D, Young G. A 3- year Randomized Clinical Trial of MiSight Lenses for Myopia Control. Optom Vis Sci. 2019
Ref. 37. Sankaridurg P, Tahhan N, Kandel H, Naduvilath T, Zou H, Frick KD, Marmamula S, Friedman DS, Lamoureux E, Keeffe J, Walline JJ, Fricke TR, Kovai V, Resnikoff S. IMI Impact of Myopia. Invest Ophthalmol Vis Sci. 2021
Ref. 38. Wildsoet CF, Chia A, Cho P, Guggenheim JA, Polling JR, Read S, Sankaridurg P, Seang-Mei S, Trier K, Walline JJ, Wu PC, Wolffsohn JS. IMI – Interventions for Controlling Myopia Onset and Progression Report. Invest Ophthalmol Vis Sci. 2019
Ref. 39. Sherwin JC, Reacher MH, Keogh RH, Khawaja AP, Mackey DA, Foster PJ. The association between time spent outdoors and myopia in children and adolescents: a systematic review and meta-analysis. Ophthalmology. 2012
Ref. 40. Haarman AEG, Enthoven CA, Tideman JWL, Tedja MS, Verhoeven VJM, Klaver CCW. The Complications of Myopia: A Review and Meta-Analysis. Invest Ophthalmol Vis Sci. 2020
Ref. 41. Flitcroft DI. The complex interactions of retinal, optical and environmental factors in myopia aetiology. Prog Retin Eye Res. 2012
Ref. 42. Gwiazda J, Hyman L, Hussein M, Everett D, Norton TT, Kurtz D, Leske MC, Manny R, Marsh-Tootle W, Scheiman M. A randomized clinical trial of progressive addition lenses versus single vision lenses on the progression of myopia in children. Invest Ophthalmol Vis Sci. 2003
